
Bệnh nhân nữ 25 tuổi vào viện do khó thở, đau ngực.
Bạn trực cấp cứu vào buổi tối. 1 bệnh nhân nữ 25 tuổi vào vì khó thở và đau ngực phải. Cơn đau đột ngột xuất hiện cách đây 1 tuần. cảm giác đau chói và nặng hơn khi hit vào. hiện tại cơn đau ngày càng nặng hơn. mấy ngày nay cô khó thở khi gắng sức, thậm chí tắm vòi sen cũng làm cô cảm thấy phải ‘thở hổn hển’. Bạn hỏi thêm bệnh sử – cô không bị sốt, ho hay thở khò khè và trước đây chưa từng bị bất kỳ bệnh lý hô hấp nào. cô mắc chứng buồng trứng đa nang đang sử dụng thuốc tránh thai đường uống để giúp điều hòa kinh nguyệt trong vài năm qua. Sức khỏe của cô vẫn tốt. cô là người năng động, hút 10 điều cì gà mỗi ngày 7 năm trước.
Bạn khám thấy cô béo phì, nặng 110 kg. có vã mồ hôi, trông không khỏe. thở nhanh nông 30 l/p. Nhiệt độ 37,5°C, mạch 120 l/phút, nhịp đều. huyết áp 125/60 mmHg, sp02 thở khí phòng là 88%. tm cổ nổi 5cm. 2 tiếng tim bình thường, không có tiếng thổi hay tiếng cọ màng tim. Có giảm RRPN 2 đáy phổi. không nghe thấy rales nổ, cò cử hay cọ màng phổi. Bạn lưu ý cô có kêu đau phần bắp chân trái nhưng không thấy sưng nề. XQ ngực lúc vào có xẹp phổi nhẹ, còn lại bình thường
Q1- Chẩn đoán có khả năng nhất? cần thêm thông tin gì trong tiền sử?
Hỏi thêm, bệnh nhân cho biết bị đau bắp chân trái đã 1 tháng nay nhưng nghĩ là bị ‘chuột rút’. Cô không
bị ho ra máu hay ngất. không có tiền sử phẫu thuật gần đây, không có tiền sử gia đình về bệnh tim hay
phổi. cô vẫn uống tránh thai và đang không có thai. cô không bay chuyến du lịch đường dài nào gần đây.
phiến đồ âm đạo papsmear âm tính
Q2- Bạn cho làm xét nghiệm gì bây giờ?
công thức máu và điện giải bình thường

Q3- Xét nghiệm cho thấy điều gì?
CT phổi bên dưới (Figure 29.2). doppler bên trái thấy huyết khối lan rộng ở tĩnh mạch đùi đoạn trên
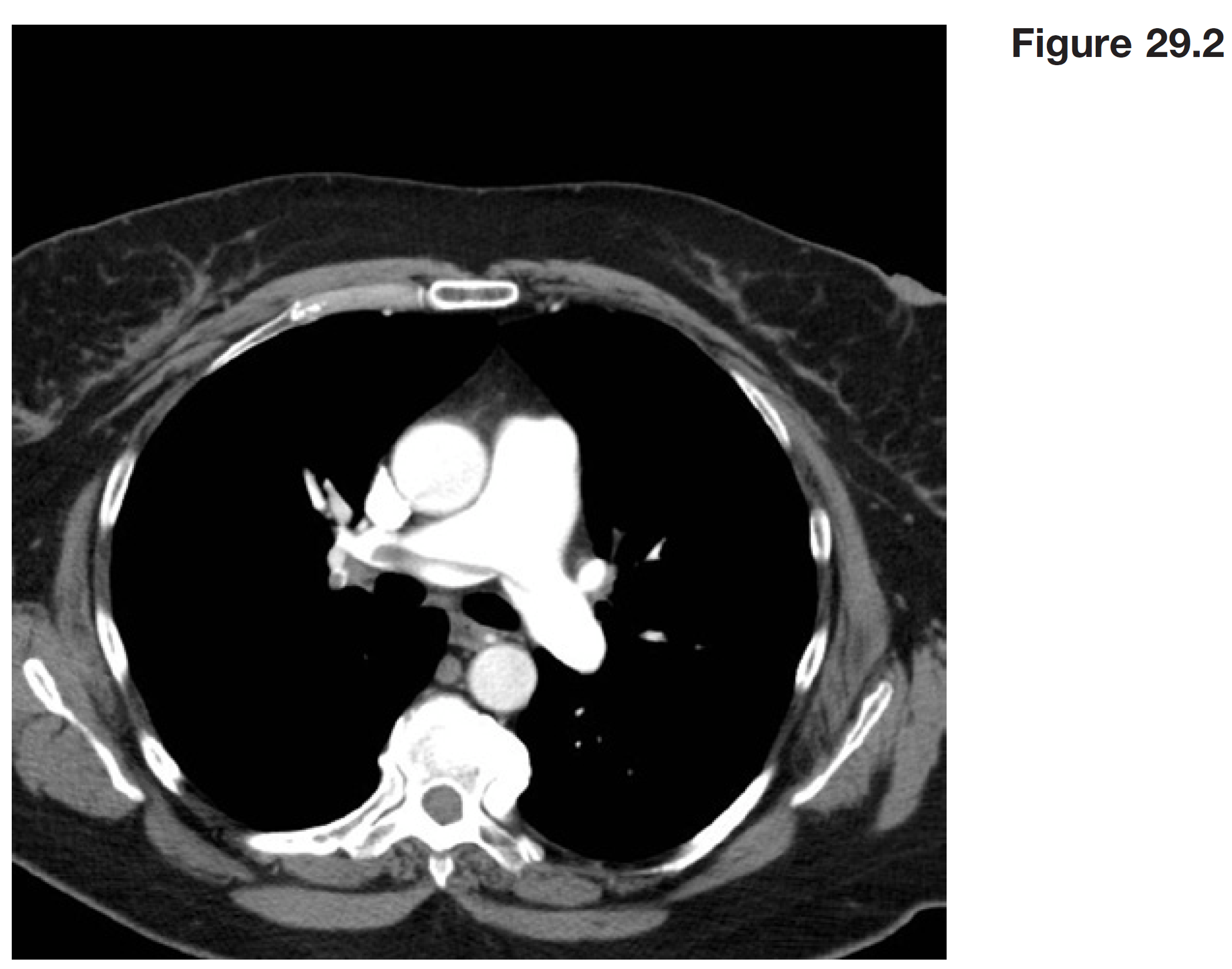
Q4 – Hình ảnh cho thấy điều gì? dấu hiệu nào có thể cho thấy tiên lượng Q.4 nặng?
Y tá yêu cầu bạn xem lại bệnh nhân vì cô ấy lo ngại rằng HA bệnh nhân hiện là 85/60 mmHg. Mạch bệnh
nhân đã tăng lên 128 nhịp/phút, không có tím trung ương hoặc ngoại vi. Cô có vẻ không ổn, sp02 90%
đang thở oxy gọng 2l/p. ngoài tm cổ nổi, bây giờ bạn nghe thấy tiếng s3 (nhịp phi nước đại). Bạn đề nghị
siêu âm tim cấp cứu tại giường, bs siêu âm cho biết thất phải giãn vừa với rối loạn chức năng RV vừa phải
và RVSP là 40 mmHg.
Q5 – Bạn sẽ làm gì tiếp?
Liều tải heparin không phân đoạn truyền tĩnh mạch dùng theo cân nặng bệnh nhân. O2 tăng lên 10l/p thở qua mask không thở lại. bệnh nhân được chuyển ICU. bệnh nhân được cho dùng tiêu sợi huyết alteplase. Trong vòng 4 giờ, huyết áp bệnh nhân về bình thường, nhịp tim 82, giảm được lượng oxy thở vào và JVP không còn nổi, ngày hôm sau bệnh nhân chuyển về khoa của bạn kèm chạy heparin tĩnh mạch
Q6 – Bạn sẽ dùng chống đông tiếp như nào?
Warfarin uống nên cho sớm, trong khi đang dùng heparin IV. Sau khi INR nằm trong ngưỡng điều trị
trong 2 ngày, sẽ ngừng heparin iv. siêu âm tim lại thấy kích thước và chức năng tâm thất phải bình
thường. Trước khi xuất viện, xét nghiệm về huyết khối đã bình thường. Bệnh nhân được dặn về tình trạng bệnh và uống warfarin. kê warfarin ngoại trú và theo dõi INR, khuyên ngừng uống thuốc tránh thai và tư vấn đi khám phụ khoa để sử dụng biện pháp tránh thai chỉ có progestrone.
Q7 – Bạn khuyên gì trước khi cho cô ra viện?
Bệnh nhân quay lại khám sau 3 tháng. cô không còn bị đau ngực hay khó thở khi gắng sức nữa. INR của
cô nằm trong ngưỡng điều trị. Cô ấy đã bỏ hút thuốc.
Q8 – Cô sẽ dùng warfarin bao lâu, cần làm test gì trước khi ngừng nó ?
Trả lời
A1 – Bệnh nhân nữ này đau kiểu màng phổi, đau ngực, khó thở và thiếu oxy, xq ngực không giải thích được nguyên nhân
• tắc mạch phổi (pe) có khả năng nhất và cân nhắc nó vì nguy cơ tử vong nếu không điều trị:
– yếu tố nguy cơ pe của cô gồm: béo phì, hút thuốc và uống thuốc tránh thai
– đau bắp chân trái nghĩ nhiều tới huyết khối tĩnh mạch sâu (dvt) gặp ở 70% số ca pe
• tràn khí màng phổi tự phát loại trừ ở ca này do đã có xq ngực
• viêm màng phổi do viêm phổi ít có khả năng hơn vì các triệu chứng nhiễm trùng sẽ xuất hiện nhiều hơn một tuần sau khi khởi phát (tăng tiết đờm và các triệu chứng toàn thân) cùng với hình ảnh đông đặc trên xq ngực và/hoặc khám có rales
• viêm màng ngoài tim cũng gây đau màng phổi nhưng thường không thiếu oxy, trừ khi suy tim mất bù cấp. Cần hỏi thêm: hỏi về các vấn đề có khả năng của dvt/pe:
• có phẫu thuật bụng/chậu/chỉnh hình gần đây?
• chấn thương lớn hay gãy xương chi dưới phải nẹp bột?
• có thai hay mới sinh em bé?
• tiền sử dvt hoặc pe?
• tiền sử gia đình bệnh huyết khối?
• có bay chuyến bay dài?
• tiền sử bệnh ác tính, đặc biệt ung thư vú ở ca này?
A2 – Xét nghiệm cần làm:
• khí máu động mạch (Xác định tình trạng thiếu oxy máu)
• ECG (tìm hình ảnh tăng gánh thất phải)
• Công thức máu (thiếu máu, tăng bạch cầu)
• sinh hóa máu gồm cả điện giải
• thăm dò hình ảnh chuân để xác định PE gồm:
– xạ hình phổi (‘V/Q scan’). cấu trúc thông khí của quá trình quét thu được khi bệnh nhân hít khí phóng xạ (ví dụ: Xenon 133) và quá trình quét tưới máu thu được bằng cách tiêm cho bệnh nhân đồng vị phóng xạ phát ra gamma (ví dụ: technetium-99m). Thuyên tắc phổi được phát hiện thông qua việc xác định một vùng ‘không phù hợp’ giữa thông khí (bình thường) và tưới máu (giảm). Đây là thăm dò tốt nhất để phát hiện các tổn thương thuyên tắc ngoại vi nhỏ. Không có lo ngại gì về dị ứng thuốc cản quang, nhưng giá trị của nó bị hạn chế khi có các dạng bệnh phổi khác kèm theo như xẹp phổi, viêm phổi, COPD hoặc tràn dịch màng phổi.
– CT-chụp mạch phổi (CTPA). Đây là công cụ tốt hơn nếu có bệnh phổi kèm theo. có khả năng phát hiện những mảnh cục máu đông nhỏ trong các nhánh mạch phổi chính. Một số bệnh nhân có thể bị dị ứng với chất cản quang, nên thận trọng ở bệnh nhân suy thận, đặc biệt là người cao tuổi.
– doppler mạch chi dưới (Để loại trừ huyết khối tĩnh mạch sâu, có thể cần đặt filter ivc).
– Xét nghiệm D-dimer không phù hợp trong trường hợp này vì nó chỉ giúp loại trừ PE khi dưới ngưỡng. bệnh nhân này có yếu tố nguy cơ và bệnh cảnh phù hợp PE, do đó CTPA nên chọn trong trường hợp này vì có hiện tượng xẹp phổi trên XQ ngực làm cho việc chụp V/Q trở nên khó diễn giải
A3 – Khí máu động mạch cho thấy:
- thiếu oxy
- C02 thấp
- kiềm hô hấp
- tính toán A-a gradient 55. đây là suy hô hấp type 1 gợi ý tình trạng cấp tính gây thiếu oxy. sau đó
bệnh nhân tăng thông khí để bù lại và giải phóng C02 dẫn tới giảm C02 máu và nhiễm kiềm. dạng khí máu này có thể gặp trong hen cấp, tràn khí màng phổi và phù phổi.
ECG thay đổi trong PE với dạng S1Q3T3. tuy nhiên, hiếm gặp dạng này mà hay gặp nhịp nhanh xoang. tắc mạch phổi lớn thường gây khởi phát rung nhĩ.
A4 – Hình ảnh CT
cho thấy có PE, cục máu đông ở chỗ phân nhánh của động mạch phổi thành các nhánh chính bên phải và bên trái của nó (PE hình yên ngựa). triệu chứng của PE phụ thuộc vào kích thước cục máu đông và bệnh đồng mắc. PE lớn như ca này có thể gồm
- mạch nhanh
- tm cổ nổi
- nhô cao sườn trái (Do lớn thất phải)
- nhịp ngựa phi (tiếng t3 ở thất phải)
- phù chân và xương cùng (do suy tim phải)
- sốc tim kèm tụt huyết áp
- tím tái
- đột ngột ngưng tim trong hoạt động điện vô mạch (PEA).
A5 – Bệnh nhân này cần hồi sức ngay.
cần tăng thở oxy, dùng chống đông với heparin iv nên làm đông máu để phát hiện bất thường trước khi cho heparin. Gồm:
xét nghiệm đông máu
- yếu tố V Leiden (xét nghiệm đề kháng protein C hoạt hóa).
- Protein C và S
- Prothrombin gene mutation (20210A).
- kháng thể (ANA, ENA, anticardiolipin/lupus inhibitor).
- Homocystein MTHFR mutation.
- Plasminogen
- Fibrinogen
- Factor XII (for deficiency).
- Factor VIII (for level >150%).
- CRP.
Dùng chống đông ngay lập tức trong PE. trường hợp này, sử dụng UFH để tác dụng nhanh tiêu sợi huyết dùng với PE đe dọa tính mạng liên quan tới 1 hoặc các tình huống sau:
- sốc tim với huyết áp tâm thu hoặc tụt 40mmHg huyết áp nền
- trụy tuần hoàn (bao gồm ngất hoặc ép tim)
- siêu âm tim phát hiện rối loạn chức năng thất phải
- thiếu oxy nặng kháng trị.
Tiêu sợi huyết nên dùng với những bs có kinh nghiệm điều trị PE
bệnh nhân này sắp bị sốc tim (như định nghĩa ở trên). do không có chống chỉ định, nên được dùng thuốc tiêu sợi huyết đường tĩnh mạch và được chuyển tới ICU. các trường hợp chỉ có sẵn ở các trung tâm lớn có thể phẫu thuật lất cục máu đông, dùng thiết bị phá tan cục máu đông ở những bệnh nhân chống chỉ định dùng tiêu sợi huyết
Chống chi định dùng tiêu sợi huyết
Tuyệt đối
- chấn thương lớn, phẫu thuật lớn gần đây
- có chọc vào mạch (trong vòng 10 ngày)
- đột quỵ mới (trong vòng 2 tháng) hoặc tiền sử xuât huyết não.
- đang có tình trạng chảy máu
- xuất huyết tạng tương đối
- hồi sinh tim phổi kéo dài
- có thai
- bệnh võng mạc do tiểu đường
A6 – alteplase iv
là thuốc tiêu sợi huyết dùng trong trường hợp này vì nhiều nghiên cứu cho thấy nó hiệu quả trong tắc mạch phổi lớn có kèm rối loạn chức năng thất phải xét nghiệm đông máu ban đầu rất quan
trọng (INR và APTT). APTT kéo dài trước khi dùng heparin là biểu hiện phổ biến của chất chống đông dạng lupus. có thể là nguy cơ hình thành huyết khối. nó rất quan trọng vì nếu có nó, aPTT không thể dùng để theo dõi đáp ứng trong dùng UFH
cô cần tiếp tục dùng chống đông
- heparin không phân đoạn (UFH) có ưu điểm là hết tác dụng nhanh khi ngừng truyền, và có giải độc đặc hiệu là protamine. cũng có thể dùng ở bệnh nhân suy thận hoặc béo phì, nên là thuốc đầu tay trong điều trị PE lớn. Nhược điểm của UFH là cần theo dõi aPTT thường xuyên
- heparin trong lượng phân tử thấp (LWMH như enoxaparin) thuận tiện vì chúng được tínhtheo trọng lượng và tiêm dưới da. LWMH tác dụng tốt trong các hội chứng vành cấp. tuy nhiên, lại có những nhược điểm đáng kể trong điều trị PE cấp. đầu tiên, LWMH không thể đảo ngược nếu xuất huyết
xảy ra sau khi làm tan huyết khối. Ngoài ra, LWMH được nghiên cứu sơ sài ở những bệnh nhân béo phì và có những lo ngại về hiệu quả, đặc biệt khi xem PE là 1 bệnh lý đe dọa tình mạng
Warfarin (kháng vitamin K dạng uống) nên được bắt đầu sớm. dùng cùng 1 thời điểm mỗi
ngày, thường là buổi tối. Các bệnh viện đã đưa ra các hướng dẫn về việc theo dõi dùng warfarin. Không nên ngừng heparin cho đến khi dùng được tối thiểu 48 giờ với INR > 2,0. cần theo dõi sát INR và theo dõi khi dùng warfarin
A.7 Bệnh nhân nên được cấp một thẻ thông tin về warfarin, một vòng đeo tay cảnh báo y tế và khuyên không nên sử dụng bất kỳ loại thuốc mới nào mà không trao đổi trước với bác sĩ.
cô ấy cần hiểu warfarin có thể tương tác với nhiều loại thuốc. Rượu, thuốc kháng sinh và thuốc chống viêm không steroid (NSAID) là những loại phổ biến trong những trường hợp này. Ngoài ra, cần tránh thai khi đang dùng warfarin vì nó gây quái thai trong ba tháng đầu. Thuốc tránh thai đường uống có liên quan đến việc tăng nguy cơ huyết khối tĩnh mạch, và nên hỏi ý kiến chuyên gia về các phương pháp tránh thai thay thế (ví dụ như dụng cụ tử cung, màng chắn).
Bệnh nhân cũng nên khuyến khích giảm cân bằng cách tập luyện thể dục và chế độ ăn uống tốt. nên kham vú thường xuyên và làm PAP để đảm bảo không có nguy cơ ung thư. nên được giúp đỡ để cai thuốc lá
A.8 Thời gian điều trị tối thiểu của liệu pháp warfarin là 3 tháng, phù hợp với trường hợp có yếu tố nguy cơ tồn tại trong thời gian ngắn như phẫu thuật gần đây hoặc mổ chấn thương chụp V/Q nên chụp từ 3-6 tháng sau PE cấp, để đảm bảo đã hết huyết khối với bằng chứng tưới máu trở về bình thường
Một số bệnh nhân bị PE đe dọa tính mạng tiếp tục tiến triển tình trạng áp lực cao trong tuần hoàn phổi, gọi là tăng áp động mạch phổi do huyết khối thuyên tắc mãn tính (CTEPH). Đây là một biến chứng hiếm gặp nhưng nặng có thể xảy ra sau PE cấp và thường bị bỏ sót. CTEPH nên cân nhắc ở những bệnh nhân có biểu hiện khó thở tiến triển có tiền sử bị PE hoặc DVT. CTEPH đe dọa tính mạng nhưng có khả năng chữa khỏi bằng phẫu thuật được gọi là phẫu thuật cắt đoạn đm phổi có huyết khối
Revision Points
định nghĩa
Huyết khối tĩnh mạch làm thuyên tắc tuần hoàn phổi. Hầu hết phát sinh từ huyết khối trong hệ thống tĩnh mạch sâu của chân và kéo theo đó là các yếu tố nguy cơ đối với
tắc mạch phổi giống như với huyết khối tĩnh mạch sâu DVT yếu tố nguy cơ chia làm 3 nhóm như trong tam chứng Virchow
- 1. ứ trệ như bất động tại giường.
- 2. tổn thương nội mô như phẫu thuật, chấn thương.
- 3. rối loạn đông máu vd bệnh di truyền về huyế khối (bệnh ác tính như rối loạn sinh tủy, mang thai, dùng tránh thai, hội chứng thận hư, giảm tiểu cầu do heparin, ban xuất huyết giảm tiểu cầu gây huyết khối).
triệu chứng lâm sàng
đa dạng – từ khó thở nhẹ đến đột ngột ngừng tim và tử vong – phụ thuộc vào mức độ tắc trong tuần hoàn phổi. triệu chứng cổ điển gồm đột ngột khó thở và đau ngực kiểu màng phổi. PE sẽ ảnh hưởng lớn hơn với những người có bệnh lý tim mạch (copd, suy tim sung huyết). khó thở đọt ngột ở những bệnh nhân này nên nghi ngờ PE
điều trị
dùng chống đông như mục Answer 6.
Bệnh nhân mắc bệnh ác tính có nguy cơ cao hình thành huyết khối và DVT không giải thích được hoặc PE ở bệnh nhân tiền sử khỏe mạnh có thể là gợi ý đầu tiên về bệnh ác tính tiềm ẩn. Ở những bệnh nhân bị DVT/thuyên tắc phổi không rõ nguyên nhân, tiền sử gia đình và tiền sử cá nhân đối với các vấn đề đông
máu trước đây rất quan trọng để xác định liệu họ có thể mắc bệnh huyết khối di truyền hay mắc phải hay không.
Tăng áp động mạch phổi do huyết khối tắc mạch mãn tính (CTEPH) là một biến chứng hiếm gặp nhưng cần biết. nó có thể xảy ra vài năm sau đợt PE cấp dẫn tới khó thở trở lại. được xac định bởi V/Q không hoàn toàn bình thường kèm rối loạn chức năng tâm thu thất phải đang diễn ra và tăng áp động mạch phổi trên siêu âm tim.
Đọc thêm
vai trò siêu âm tim trông điều trị PE?
tình huống nào bạn sẽ lựa chọn UFH hơn là LMWH?
bạn có quen dùng theo guideline heparin và warfarin?
Further Information
Task Force for the Diagnosis and Management of Acute Pulmonary Embolism of the European Society of Cardiology (ESC), 2008. Guidelines on the diagnosis and management of acute pulmonary embolism. European Heart Journal 29, 2276–2315.
Hamilton-Craig, C.R., McNeil, K., Dunning, J.D., et al., 2008. Treatment options and strategies for acute severe pulmonary embolism. Internal Medicine Journal 38, 657–667.
McNeil, K., Dunning, J.D., 2007. Chronic thromboembolic pulmonary hypertension (CTEPH). Heart 93, 1152–1158.





Bình luận ở đây