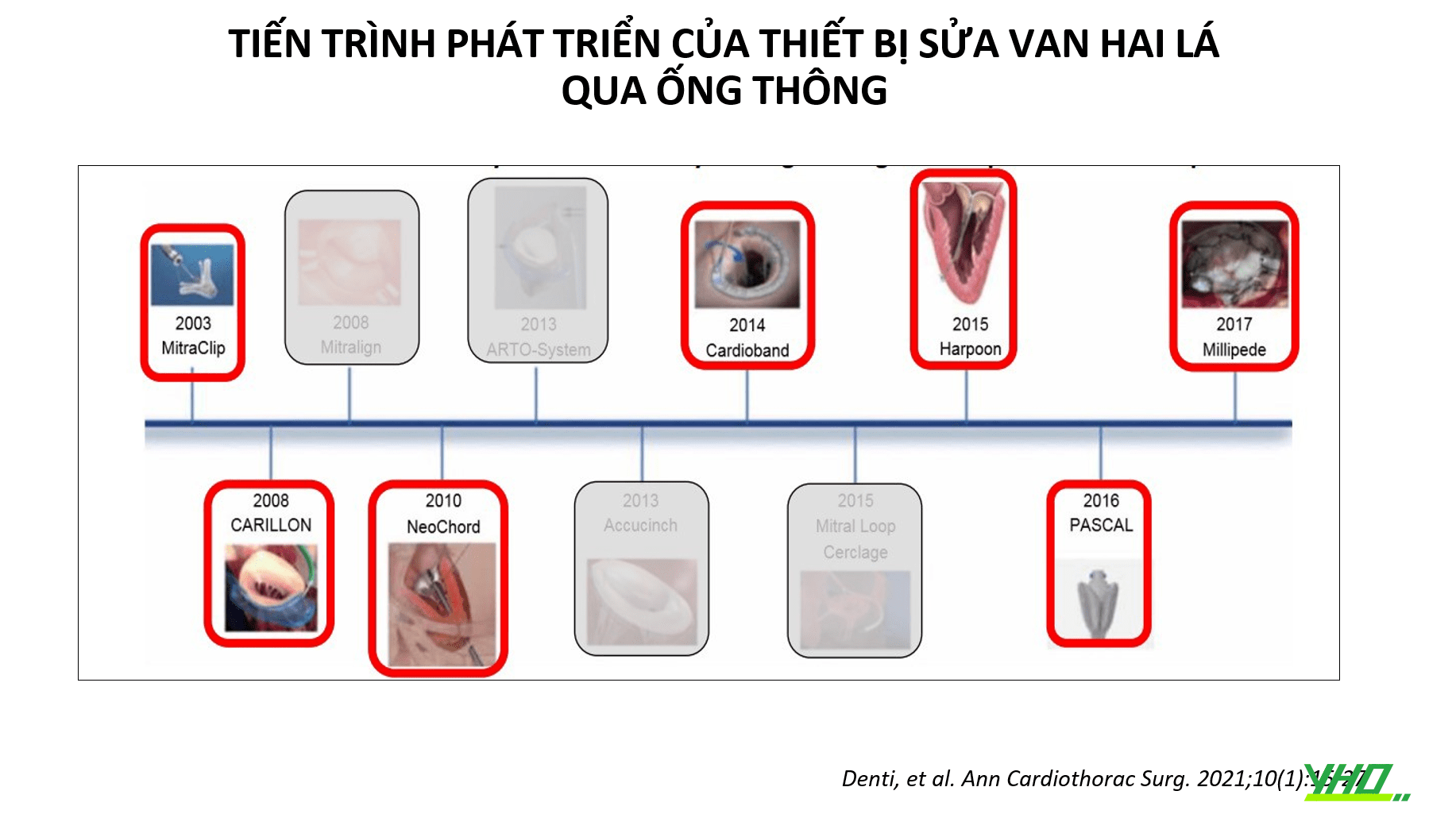
Sửa van hai lá qua ống thông

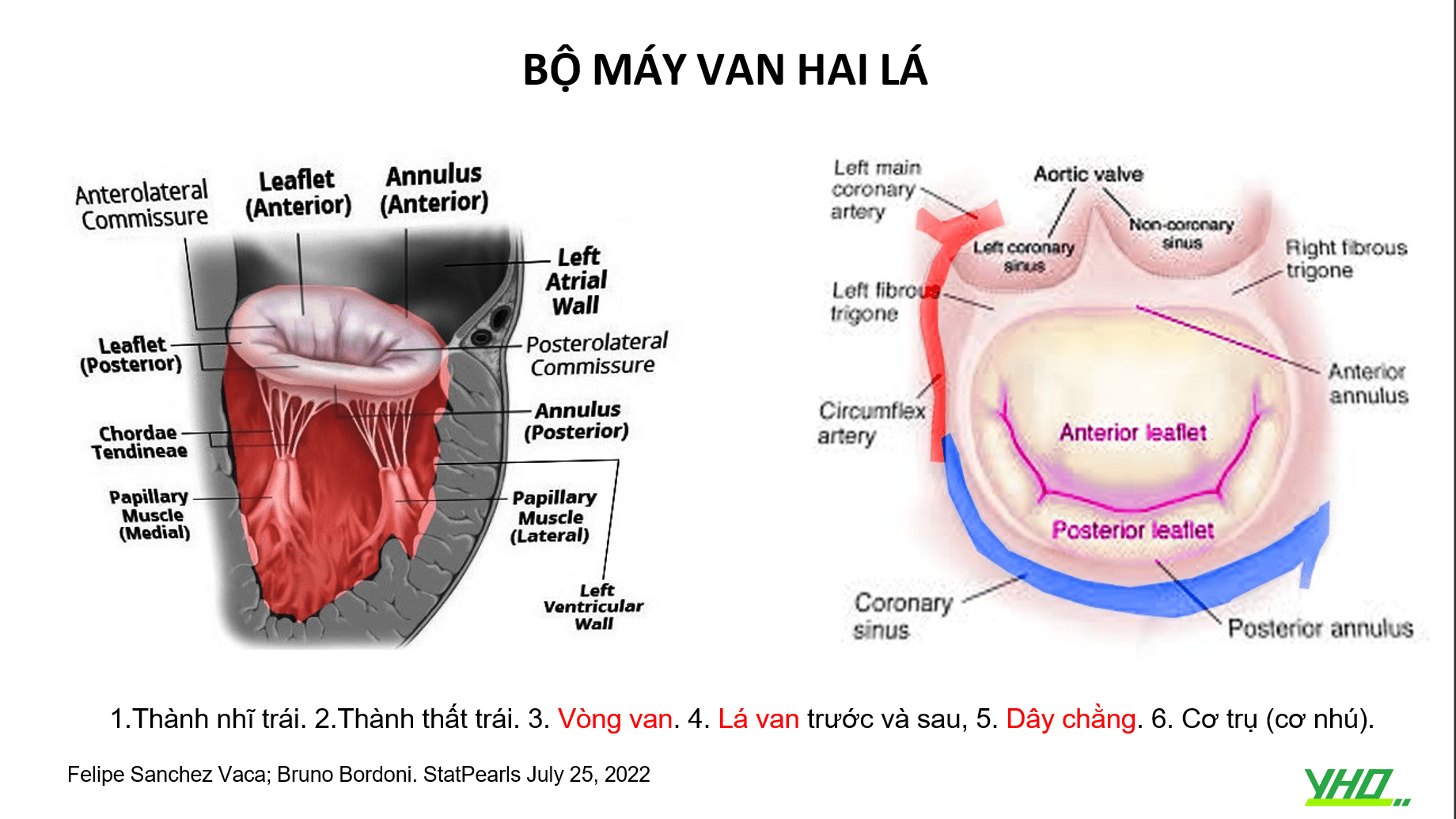


HỞ VAN HAI LÁ
Hở van hai lá (HoHL) gây ra tình trạng bệnh lý và tử vong tim mạch đáng kể.
Trong HoHL do thoái hóa (nguyên phát), điều trị nội khoa có thể không đáp ứng và phẫu thuật tim là lựa chọn hiệu quả duy nhất trong nhiều thập kỷ.
Trong HoHL cơ năng (thứ phát), các triệu chứng có thể được cải thiện bằng điều trị nội khoa và liệu pháp tái đồng bộ tim (CRT) (nếu có chỉ định)
Kỹ thuật sửa van hai lá qua ống thông ngày càng được sử dụng rộng rãi và có thể là một lựa chọn cho những bệnh nhân không phù hợp với phẫu thuật tim.
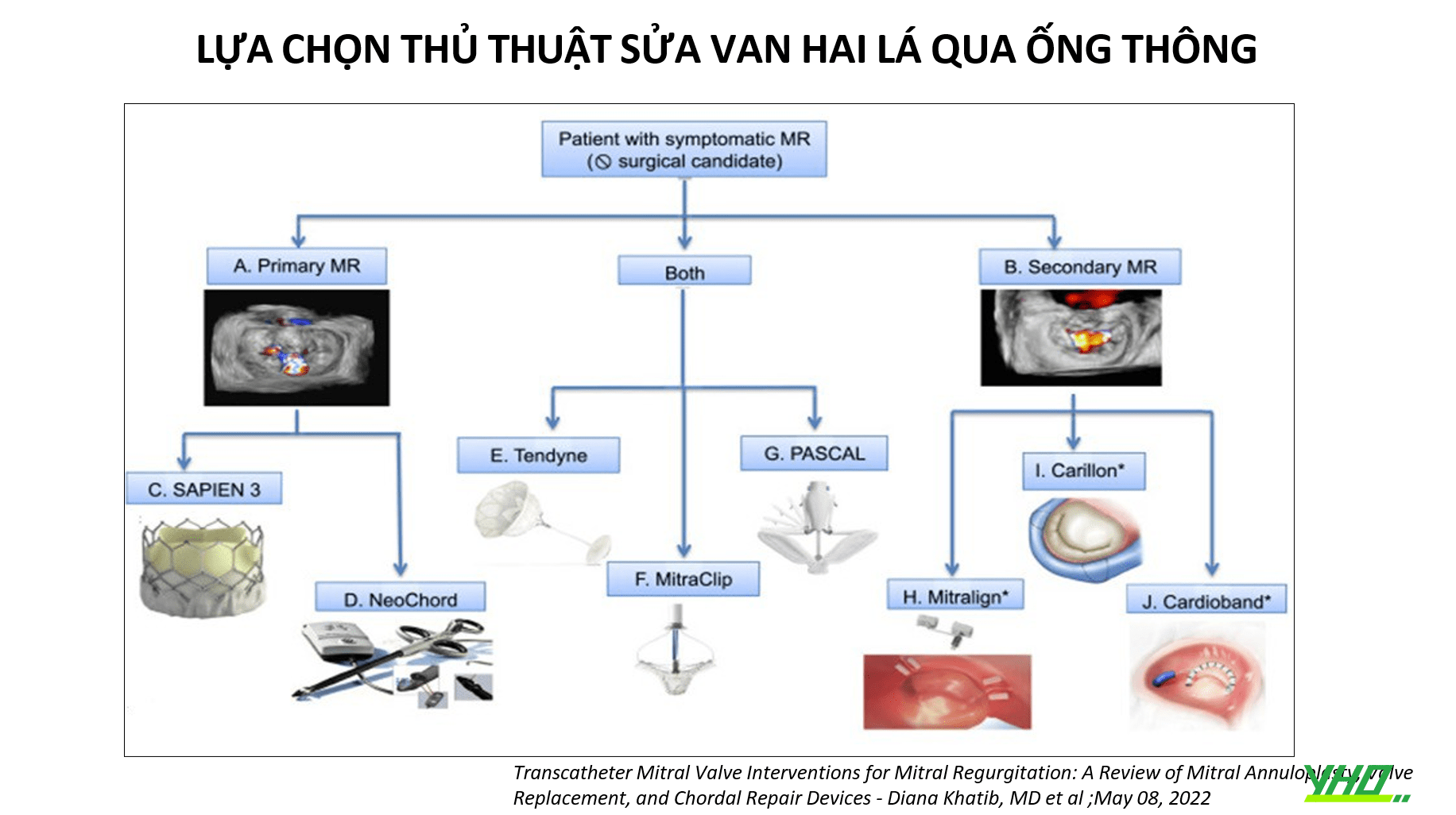
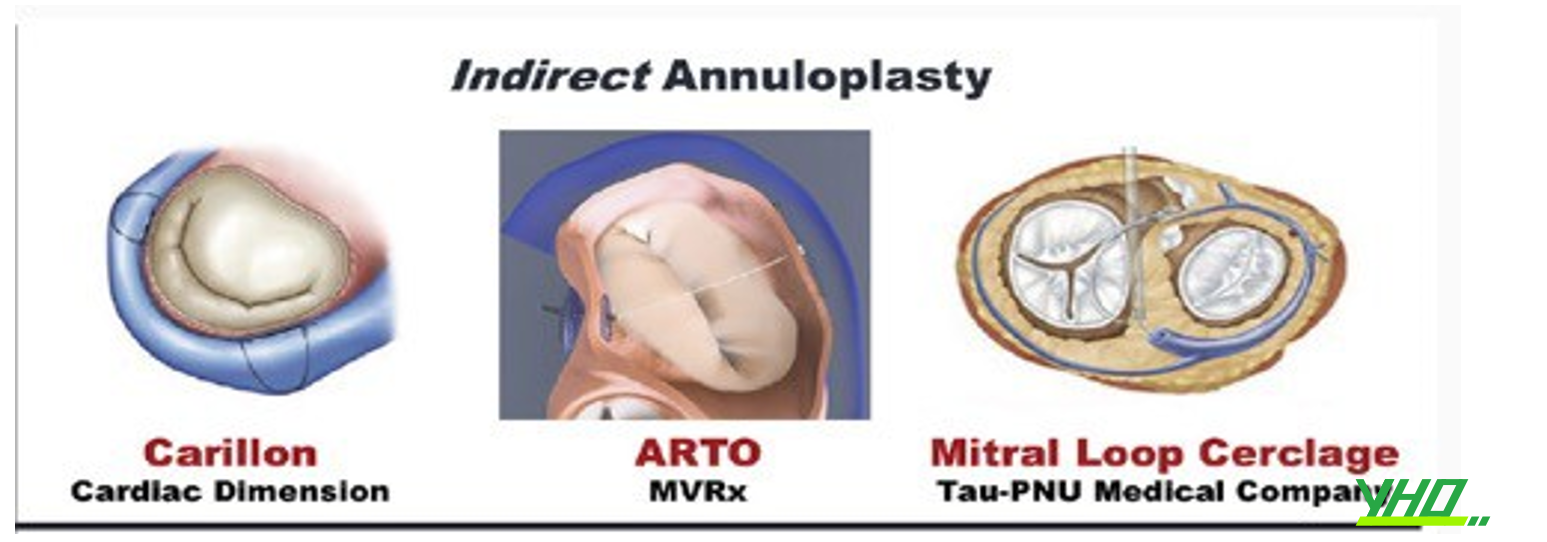
Các kỹ thuật tạo hình vòng van hai lá sử dụng các phương pháp can thiệp qua ống thông gián tiếp hoặc trực tiếp, dựa trên mối liên quan với vòng van hai lá.
TẠO HÌNH VÒNG VAN HAI LÁ GIÁN TIẾP QUA XOANG VÀNH
Trong HoHL chức năng, một phương pháp phẫu thuật quan trọng là đặt vòng tạo hình vòng van để giảm chu vi vòng van và đạt được sự tiếp xúc tốt hơn của 2 lá van.
Phương pháp tạo hình vòng van hai lá gián tiếp qua ống thông dựa trên mối quan hệ song song của xoang vành với vòng van hai lá. Tuy nhiên, khoảng cách giữa vòng van hai lá và xoang vành thường tăng lên ở bệnh nhân suy tim.
Xoang vành cung cấp một cách tiếp cận dễ dàng và xâm lấn tối thiểu cho thủ thuật tạo hình van hai lá qua da.
Hạn chế chính của nó là mối quan hệ gián tiếp của xoang vành với vòng van hai lá.
Nguy cơ tiềm ẩn của chèn ép động mạch vành và gãy thiết bị là vấn đề trong các nghiên cứu ban đầu trên người với CarillonTM
Ưu điểm chính của phương pháp tiếp cận xoang vành là tránh chấn thương cho các lá van hoặc dây chằng van hai lá, và thực tế là nó không ngăn cản phẫu thuật điều trị van hai lá trong tương lai.
Kết quả lâm sàng ban đầu đã chứng minh giảm HoHL đáng kể và có lợi ích lâm sàng; đang tiếp tục nghiên cứu thêm về hệ thống CarillonTM và ARTOTM
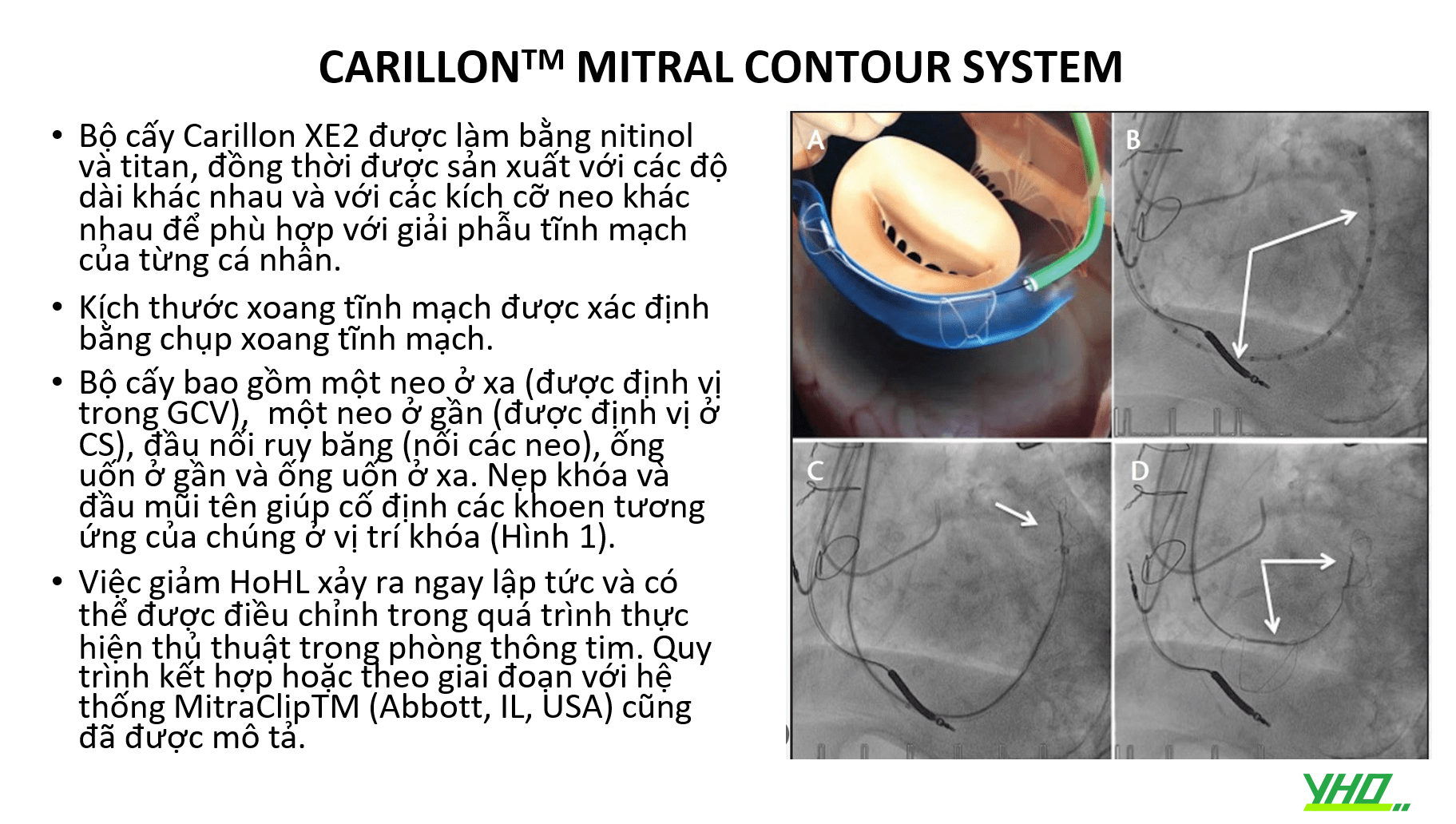
CARILLONTM MITRAL CONTOUR SYSTEM
Hệ thống Carillon™ Mitral Contour System (Cardiac Dimensions Inc., WA, USA) là một thiết bị tạo hình vòng van hai lá gián tiếp qua ống thông nhằm mục đích cải thiện sự kết dính của lá van hai lá và giảm HoHL chức năng.
Hệ thống CarillonTM được CE phê duyệt và được chỉ định sử dụng ở những bệnh nhân HoHL chức năng có triệu chứng (NYHA ≥ độ 2) mặc dù đã điều trị nội khoa tối ưu (GDMT) và dãn vòng van lá là nguyên nhân chính gây HoHL.
Hệ thống Carillon™ Mitral Contour bao gồm ba thành phần: ống thông định cỡ, hệ thống nạp dụng cụ và bộ cấy CarillonTM. Ống thông định cỡ được sử dụng để ước tính kích thước xoang vành (CS)/tĩnh mạch tim lớn (GCV) tổng thể để có thể chọn dụng cụ có kích thước phù hợp.

Phương pháp tiếp cận qua xoang vành có một số hạn chế :
+ Vị trí tương đối của xoang vành cách vòng van hai lá khoảng 1 cm, điều này có thể hạn chế hiệu quả điều trị. Ngoài ra, khoảng cách này thường tăng lên ở bệnh nhân suy tim.
+ Hệ thống CarillonTM không được khuyến nghị cho những người mắc bệnh có thiết bị CRT hoặc dây dẫn tạo nhịp trong xoang vành.
Các báo cáo cho thấy Carillon có khả năng giảm HoHL xuống 1 hoặc 2 + với sự cải thiện trong test đi bộ 6 phút và chất lượng cuộc sống, đồng thời có bằng chứng về việc tái cấu trúc thất trái sau 12 tháng .
Dữ liệu theo dõi 5 năm được công bố gần đây cũng cho thấy sự cải thiện lâu dài về chức năng van hai lá và tỷ lệ sống sót trong 5 năm sau khi điều trị bằng CarillonTM Mitral Contour System .
Những kết quả này hỗ trợ thử nghiệm ngẫu nhiên CARILLON (ClinTrials.Gov: NCT03142152), đang diễn ra tại 75 địa điểm ở Châu Âu và Hoa Kỳ, đồng thời so sánh thiết bị này với liệu pháp nội khoa ở 352 bệnh nhân HoHL chức năng.
ARTOTM SYSTEM
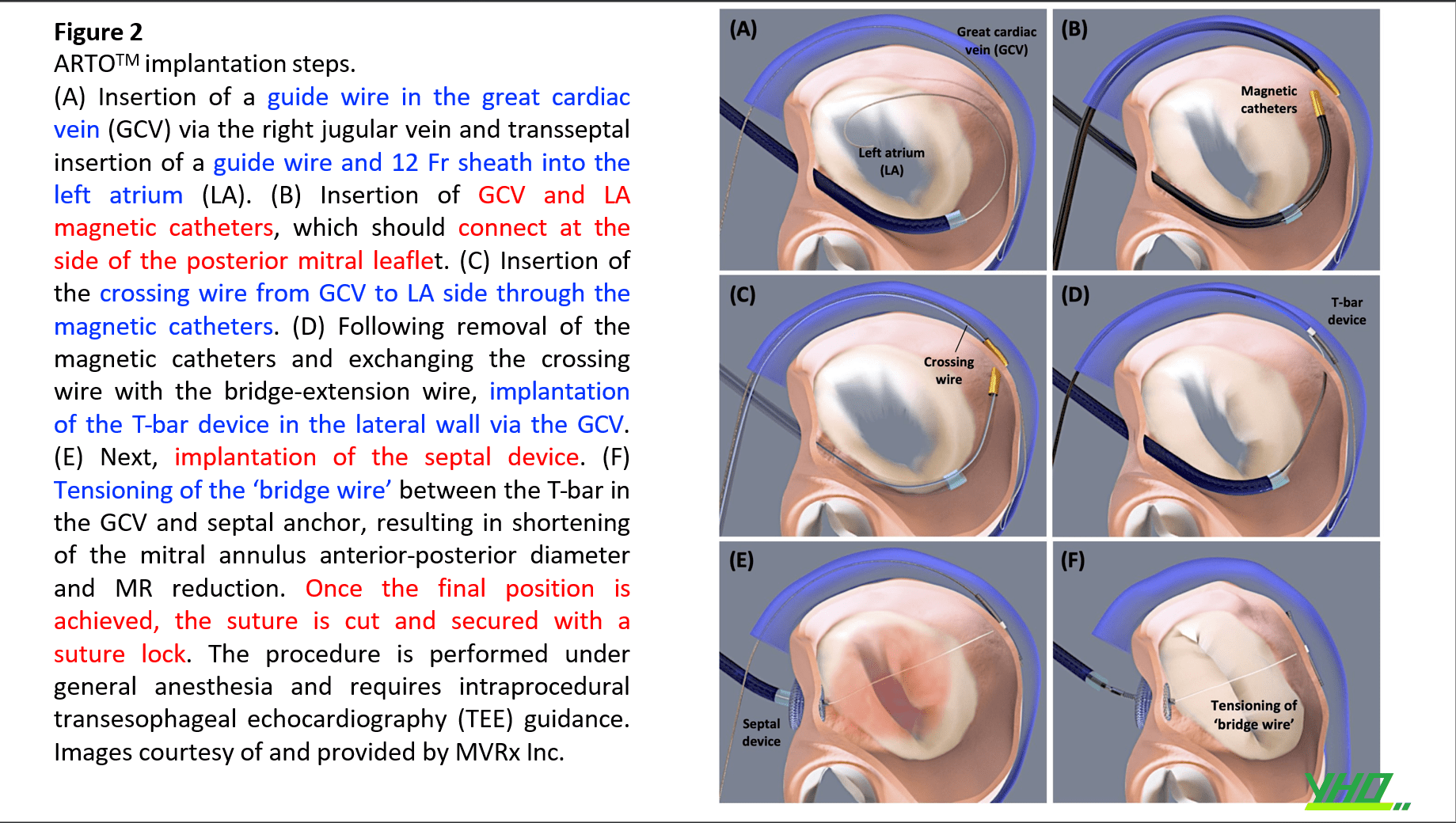
Hệ thống ARTO™ (MVRx Inc., CA, USA) là một thiết bị tạo hình vòng van hai lá gián tiếp qua ống thông nhằm mục đích cải thiện sự tiếp xúc của lá van hai lá và giảm HoHL chức năng thông qua một “cầu nối chỉ khâu“ kết nối các mỏ neo được đặt trong tĩnh mạch tim lớn (GCV) và vách liên nhĩ.

Hệ thống ARTOTM được thực hiện bằng cách tiếp cận từ tĩnh mạch đến nhĩ phải, nơi hai quy trình tiếp theo được thực hiện:
(1) Xoang mạch vành được tiếp cận từ tĩnh mạch cổ trong phải và một thanh chữ T được cấy ghép vào thành bên thông qua TM Tim Lớn ; và
(2) Thiết bị cấy ghép ở vách liên nhĩ được đặt thông qua kỹ thuật xuyên vách liên nhĩ. Một ‘cầu nối chỉ khâu’ giữa hai mỏ neo này có thể được thắt lại, làm giảm đường kính trước sau của vòng van hai lá. Chiều dài cầu nối được điều chỉnh để đạt được mức giảm HoHL tối ưu. (Hình 2).
Ưu điểm về mặt lý thuyết của hệ thống ARTOTM là nó không gây ra tổn thương cho các lá van hai lá hoặc dây chằng tự nhiên, có thể thu hồi và/hoặc có thể tháo rời trong quá trình thủ thuật mà không để lại khiếm khuyết ở vách liên nhĩ.
Ngoài ra, phân tích chụp CT về động mạch vành và giải phẫu xoang vành, cũng như chụp mạch vành kiểm tra trong lúc thủ thuật, sẽ ngăn ngừa tổn thương động mạch mũ.
Kết quả của thử nghiệm trước khi đưa vào thị trường MAVERIC trên 45 bệnh nhân bị suy tim có triệu chứng và HoHL chức năng cho thấy hệ thống ARTOTM an toàn và hiệu quả trong việc giảm HoHL chức năng lên đến một năm sau thủ thuật.
Thời gian thủ thuật trung bình là 88 phút và thời gian nằm viện trung bình là hai ngày. Tiêu chí đánh giá tổng hợp về an toàn chính (tử vong, đột quỵ, nhồi máu cơ tim, phẫu thuật liên quan đến thiết bị, chèn ép tim, suy thận) sau 30 ngày và một năm lần lượt là 4,4% và 17,8%.
Đường kính trước sau của vòng van hai lá giảm từ 41,4 mm (đường cơ sở) xuống 36,0 và 35,3 mm tương ứng sau 30 ngày và một năm.
Cần có các thử nghiệm ngẫu nhiên lớn hơn (RCT) để nghiên cứu tính an toàn và hiệu quả của hệ thống ARTOTM
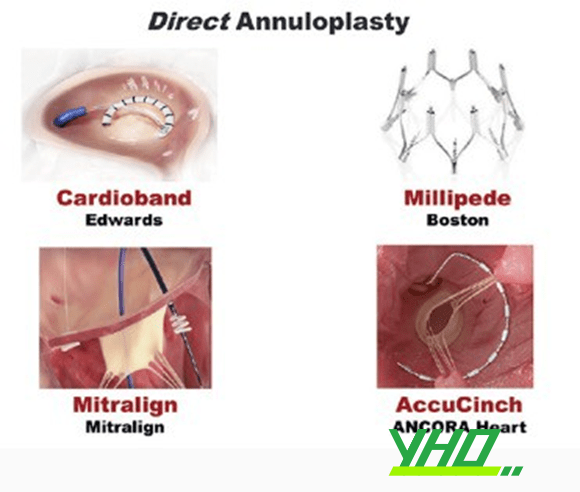
TẠO HÌNH VÒNG VAN HAI LÁ TRỰC TIẾP
Tạo hình vòng van hai lá trực tiếp loại bỏ một số hạn chế của phương pháp tiếp cận gián tiếp qua xoang mạch vành nhưng yêu cầu phải tiếp cận qua vách liên nhĩ và thách thức hơn về mặt kỹ thuật.
Hai hệ thống gần giống nhất với thủ thuật tạo hình van hai lá bằng phẫu thuật và dự kiến sẽ được thử nghiệm lâm sàng mạnh mẽ trong tương lai gần là Hệ thống CardiobandTM Mitral (Edwards Lifesciences, CA, USA) và MillipedeTM Transcatheter Annuloplasty System (Boston Scientific, MA, USA) ). Cả hai hệ thống đều sử dụng cách tiếp cận xuyên vách với ống thông dẫn hướng có thể điều khiển được.
Ngoài ra hệ thống Mitralign (Mitralign Inc, MA, USA) là một hệ thống tạo hình vòng van hai lá trực tiếp qua ống thông khác, tiếp cận vòng van hai lá ở mặt sau thông qua thất trái. Hệ thống Mitralign đã được sử dụng ở một số bệnh nhân và đã đạt được CE mark để điều trị HoHL chức năng vào năm 2016.
CARDIOBANDTM MITRAL SYSTEM
Hệ thống Cardioband Mitral là một thiết bị tạo hình vòng van hai lá trực tiếp có thể điều chỉnh xuyên vách nhằm mục đích giảm chu vi vòng van hai lá và giảm HoHL .
Bộ cấy Cardioband bao gồm một ống bọc polyester với các điểm đánh dấu cản quang ở mỗi 8 mm; ống bao che hệ thống nạp các neo vít. Vị trí chính xác của neo đầu tiên là rất quan trọng và các chế độ xem TEE và 3D-TEE nhiều mặt phẳng là cần thiết để xác minh vị trí chính xác (Hình 3).
Mỏ neo đầu tiên được đặt ở phía trước bên vòng van hai lá; chụp mạch vành được thực hiện để loại trừ tổn thương động mạch mũ.
Các neo được đặt nhiều lần dọc theo mặt sau của vòng van hai lá cho đến khi đầu ống thông cấy ghép đến vị trí neo cuối cùng ở phía trong. Một sợi dây co lại đi theo cùng một đường với ống bọc ngoài được nối với một bộ phận điều chỉnh. Kích hoạt bộ phận điều chỉnh sẽ thắt chặt thiết bị Cardioband, qua đó làm giảm đường kính vòng van hai lá


Hệ thống Cardioband Mitral đã đạt được CE để điều trị HoHL cơ năng vào năm 2016.
Trong một nghiên cứu tiến cứu đa trung tâm ,60 bệnh nhân HoHL cơ năng trung bình hoặc nặng được điều trị bằng Hệ thống Cardioband đã được báo cáo.
Thành công về kỹ thuật, thiết bị và thủ thuật lần lượt là 97%, 72% và 68%.
Sau 1 năm, tỷ lệ sống sót toàn bộ, sống sót không tái nhập viện do suy tim và sống sót không can thiệp lại (được thực hiện ở 7 bệnh nhân) lần lượt là 87%, 66% và 78%.
Mức độ HoHL lúc 12 tháng là ≤ mức 2+ ở 61% tổng dân số và ở 95% trong số 39 bệnh nhân được siêu âm tim qua thành ngực sau 1 năm; nhưng xấu đi ở ít nhất 11 bệnh nhân (22%).
MILLIPEDETM TRANSCATHETER MITRAL ANNULOPLASTY
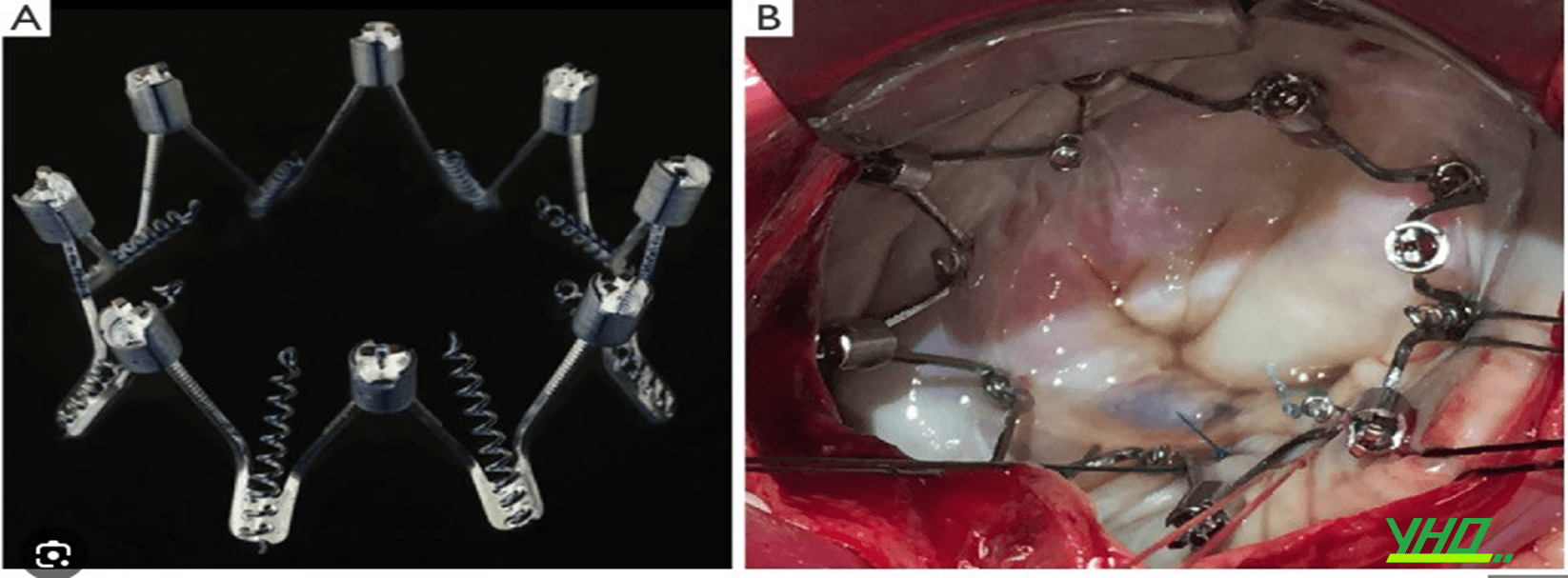
Hệ thống MillipedeTM (Boston Scientific, MA, Hoa Kỳ) là một thiết bị tạo hình vòng hai lá trực tiếp qua ống thông hiện vẫn đang được phát triển và nghiên cứu.
Thiết bị MillipedeTM có thiết kế vòng bán cứng hoàn chỉnh, về mặt lý thuyết tuân theo các tiêu chí phẫu thuật toàn vòng được sử dụng phổ biến nhất để sửa chữa van hai lá cho bệnh nhân HoHL cơ năng.
Nó là một khung stent ngoằn ngoèo bằng nitinol được cố định theo chu vi vòng xơ bằng tám neo xoắn ốc. Phần trên cùng của khung có tám thành phần thanh trượt có thể được thắt chặt riêng lẻ để đạt được kích thước phù hợp của vòng van hai lá (Hình 4). Catheter được thiết kế cho sử dụng qua đường tĩnh mạch với độ lớn là 27 Fr.
Một tính năng độc đáo của công nghệ MillipedeTM là siêu âm tim trong buồng tim (ICE) tích hợp chạy qua lòng trung tâm của ống thông, cung cấp hình ảnh về giải phẫu vòng van hai lá. Phương thức hình ảnh này chủ yếu được sử dụng để kiểm soát việc neo thiết bị.

SỬA VAN 2 LÁ QUA ỐNG THÔNG BẰNG PHƯƠNG PHÁP MÉP VAN TỚI MÉP VAN
Alfieri lần đầu tiên mô tả phẫu thuật sửa chữa sa lá trước van hai lá bằng cách sử dụng kỹ thuật khâu 2 mép, tạo ra cái gọi là “2 lỗ van hai lá” hay “lỗ van 2 lá kép”.
Sự đơn giản của kỹ thuật này, còn được gọi là sửa chữa “mép van tới mép van”, đã thúc đẩy sự quan tâm đến việc phát triển các công nghệ dựa trên ống thông có thể cho phép sửa van hai lá qua da trong phòng thông tim.
Nỗ lực đầu tiên để bắt chước kỹ thuật của Alfieri là thiết bị MOBIUSTM (Edwards Lifescatics, CA, USA). Tuy nhiên các vấn đề kỹ thuật bao gồm cả sự cố chỉ khâu đã được báo cáo nên nhà sản xuất đã ngừng phát triển thiết bị.
Hệ thống MitraClipTM hiện là kỹ thuật sửa van hai lá qua ống thông được nghiên cứu nhiều nhất và được sử dụng nhiều nhất.
Hệ thống MitraClipTM đã nhận được CE vào năm 2008 và FDA chấp thuận vào năm 2013 và 2019 cho HoHL do thoái hoá và cơ năng .
Hệ thống này đã được cấy cho hơn 100.000 bệnh nhân ở hơn 50 quốc gia và là liệu pháp sửa van hai lá qua da duy nhất hoàn thành các thử nghiệm tiền cứu so sánh thiết bị này với phẫu thuật van hai lá thông thường.
Hệ thống PASCALTM (Edwards Lifesciences, CA, USA) đã được phê duyệt CE để điều trị HoHL và được giới thiệu vào năm 2019 sau khi cho thấy tính khả thi và an toàn có thể chấp nhận được trong nghiên cứu CLASP trên một nhóm bệnh nhân HoHL cơ năng, thoái hóa và hỗn hợp .
Hệ thống sửa van qua ống thông PASCALTM và Hệ thống MitraClipTM thế hệ hiện tại đang được so sánh ở cả bệnh nhân HoHL do thoái hóa và HoHL cơ năng trong Thử nghiệm lâm sàng then chốt CLASPIID/IIF (ClinTrials.Gov: NCT03706833).
MITRACLIPTM SYSTEM
Hệ thống MitraClip™ là một lựa chọn điều trị qua ống thông, xâm lấn tối thiểu dành cho những bệnh nhân bị HoHL do thoái hóa, HoHL cơ năng hoặc hỗn hợp từ trung bình đến nặng, không phù hợp phẫu thuật.
Hệ thống MitraClipTM bao gồm một ống dẫn có thể điều khiển được và một hệ thống nạp kẹp (CDS), bao gồm kẹp có thể tháo rời (Hình 5 A). Ống thông có thể điều khiển và CDS cho phép điều khiển kẹp trong tất cả các mặt phẳng khác nhau.
Kẹp bao gồm hai nhánh được mở và đóng bằng cơ chế điều khiển trên CDS và hai ‘bộ kẹp’ khớp với từng nhánh, giúp ổn định các lá van khi chúng được chụp trong quá trình đóng các nhánh kẹp. Lá van được cố định giữa kẹp và mỗi bên nhánh của bộ kẹp, sau đó các nhánh được đóng và khóa để duy trì sự kết dính của lá van.
MitraClip™ G4 là thiết bị thế hệ thứ tư đi kèm với bốn cải tiến và đã được CE phê duyệt vào tháng 8 năm 2020.
Tính năng Hoạt động của Bộ kẹp được kiểm soát cho phép kẹp 2 lá van đồng thời hoặc riêng lẽ để tạo điều kiện hoặc tối ưu hóa việc kẹp và giữ lá van (Hình 5 B). MitraClipTM G4 cũng đi kèm với lựa chọn giữa bốn kích cỡ kẹp (NT, XT, NTW và XTW) cung cấp nhiều tùy chọn hơn để sửa van hai lá phù hợp với giải phẫu van hai lá của bệnh nhân (Hình 5 C).

THỦ THUẬT KẸP VAN HAI LÁ VỚI MITRAL CLIP
Quy trình MitraClipTM được thực hiện với gây mê toàn thân dưới hướng dẫn TEE. Sự hợp tác và giao tiếp tốt giữa thủ thuật viên và bác sĩ siêu âm tim là cần thiết để thực hiện thủ thuật MitraclipTM an toàn và thành công
1.Tiếp cận mạch máu
Sheath 14-18 Fr được đặt vào tĩnh mạch đùi phải để tiếp cận xuyên vách liên nhĩ. Sau khi xuyên vách, ACT 250-300 giây nên được duy trì trong suốt thủ thuật.
2.Xuyên vách và đưa ống dẫn
Sau khi xuyên vách, một dây dẫn cứng được đặt vào tĩnh mạch phổi trên trái và ống dẫn có thể điều khiển được với ống nong được đưa cẩn thận vào nhĩ trái qua dây dẫn cứng.
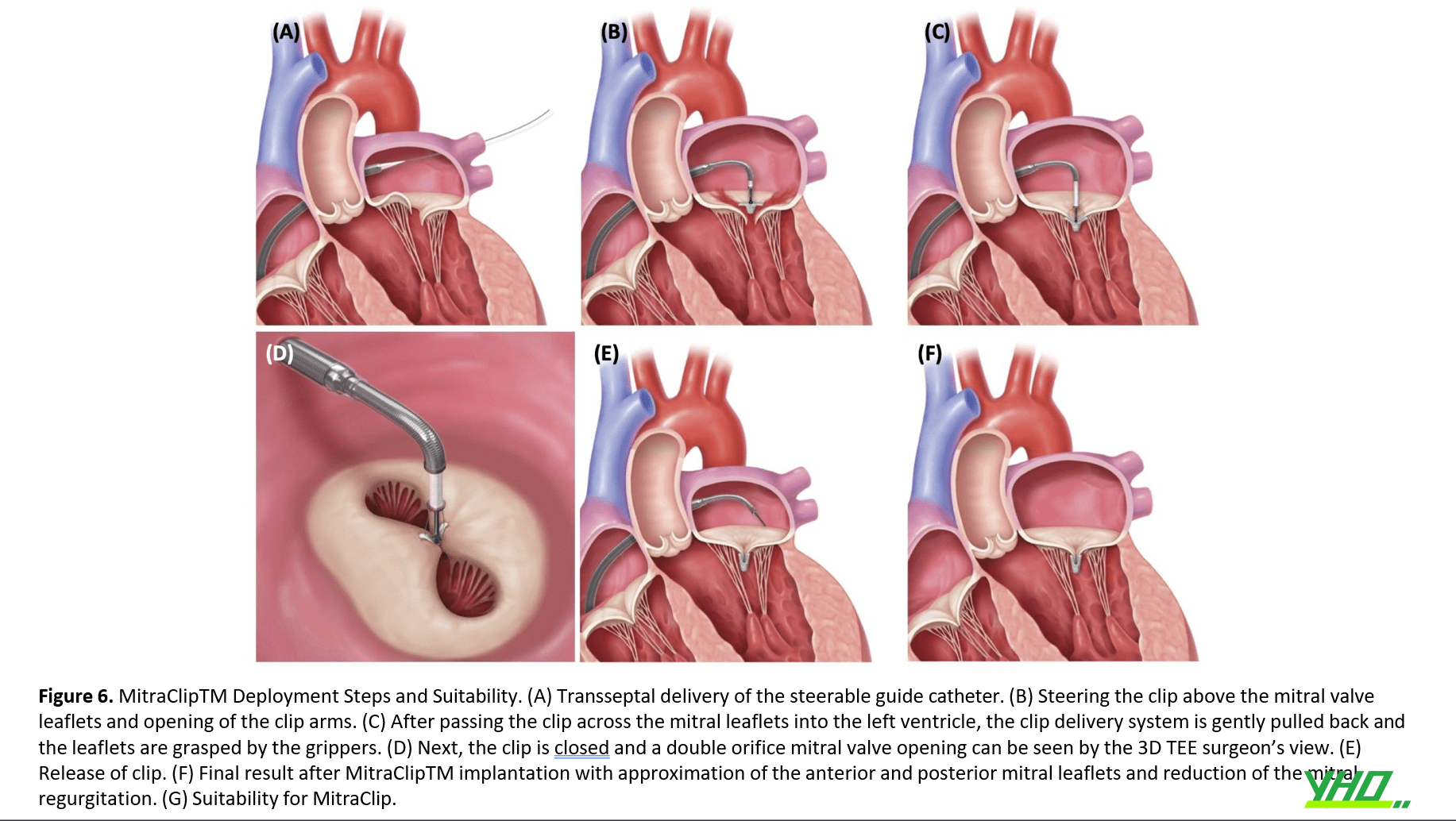
Sau khi ống dẫn có thể điều khiển được đặt đúng vị trí và cố định, dây dẫn và ống nong được rút ra, để lại ống dẫn ở tâm nhĩ trái (Hình 6 A). Nút điều khiển ở đầu gần nhất của ống thông được đánh dấu là (+/-) cho phép uốn cong đầu ống dẫn.
3.Đẩy tới và điều khiển hệ thống CDS (Clip Delivery System) trong nhĩ trái
Để kẹp, CDS được đẩy tới thông qua ống dẫn có thể điều khiển được vào nhĩ trái.
Cần thực hiện một loạt thao tác với CDS để căn chỉnh clip vuông góc với mặt phẳng van hai lá và các cánh clip vuông góc với đường nối (Hình 6 B) theo hướng dẫn của TEE.
4.Tiến vào thất trái và bắt hai lá van
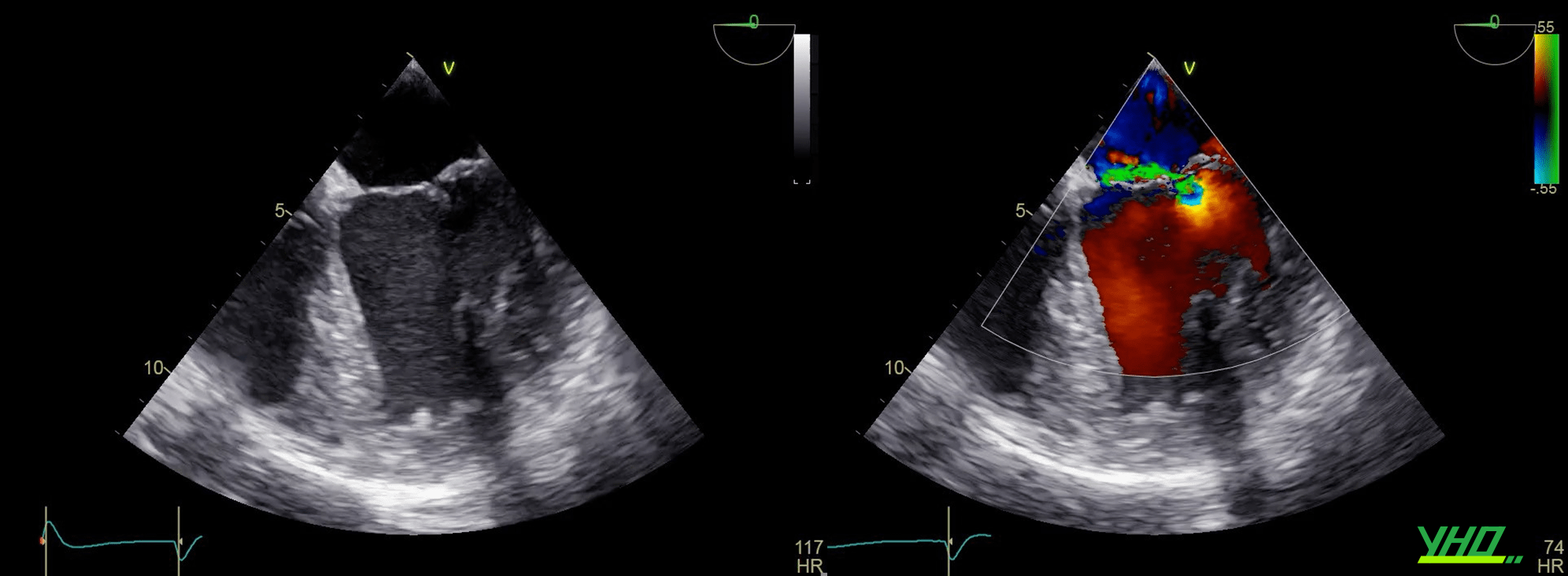
Lá van hai lá được kẹp giữa clip tương ứng để tạo ra một van ‘lỗ kép’.
HoHL được đánh giá trong toàn bộ thủ thuật bằng cách sử dụng TEE để xác nhận vị trí tối ưu (Hình 6 C-D). Trong trường hợp con HoHL nhiều , clip có thể được định vị lại để có kết quả tốt nhất.
5.Đánh giá lá van và đo các thông số huyết động
Trước khi đóng và cắt chỉ clip, nên thực hiện đánh giá huyết động học và lá van hai lá.
Sau khi giảm HoHL , chênh áp qua van được đánh giá để đảm bảo không có hẹp van hai lá do clip. Nếu còn hở, có thể đặt clip bổ sung để tối ưu hóa khả năng giảm HoHL.
6. Rút hệ thống CDS
Hệ thống MitraClipTM được lấy ra bằng cách xoay thẳng ống thông và từ từ lấy ra (Hình 6 EF). Quản lý đường vào và điều trị tim mạch liên tục được khuyến cáo theo guideline.



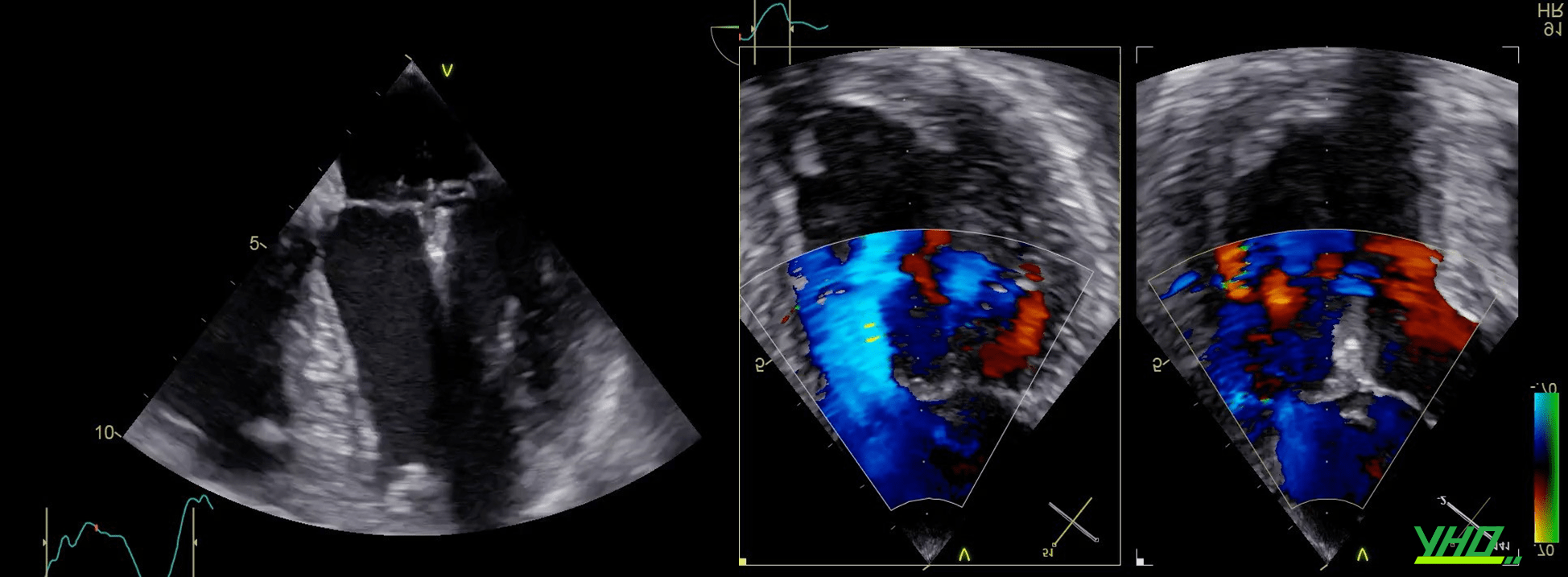



GIÁ TRỊ LÂM SÀNG CỦA MITRACLIP™
MitraClip™ có nhiều bằng chứng lâm sàng nhất trong tất cả các liệu pháp sửa chữa van hai lá qua ống thông. Hơn 30.000 bệnh nhân đã được điều trị trong các thử nghiệm lâm sàng MitraClip™ tiêu biểu cho 16 năm nghiên cứu lâm sàng được công bố trên hơn 2.050 bài báo khoa học. Tổng quan về các nghiên cứu chính về MitraClipTM trong Hình 7.
Liệu pháp MitraClip™ đã chứng minh tỷ lệ biến chứng thấp, cũng như hiệu quả đáng kể, khẳng định trạng thái của liệu pháp này là một lựa chọn an toàn và hiệu quả cho những bệnh nhân được chọn lọc với HoHL đáng kể có nguy cơ phẫu thuật cao.
Liệu pháp MitraClip™ có tỷ lệ thành công cao trong thủ thuật nếu lựa chọn đúng bệnh nhân (Hình 6 G), được định nghĩa là giảm HoHL xuống ≤2+ ngay sau khi kẹp clip.
Trong NC sổ bộ TRAMI, 97% bệnh nhân đã thực hiện thủ thuật MitraClip™ thành công .Trong thử nghiệm COAPT™, 99% bệnh nhân MitraClip™ có HoHL ≤2+ sau 2 năm (so với 43% bệnh nhân đối chứng)


Kết quả của hai RCT so sánh MitraClip™ với GDMT – COAPT™ và MITRA-FR – ở những bệnh nhân có MR chức năng đã có sẵn vào năm 2018, với dữ liệu theo dõi hai và ba năm lần lượt được công bố vào năm 2019 và 2020
Các kết quả RCT mâu thuẫn nhau, với nghiên cứu MITRA-FR cho thấy kết quả không có giá trị trên tiêu chí chính sau 1 năm (tỷ lệ tử vong hoặc tái nhập viện lần đầu vì suy tim) trong khi nghiên cứu COAPT cho thấy kết quả khả quan trên tiêu chí chính sau 2 năm (tỷ lệ tái nhập viện do suy tim) cũng như tỷ lệ tử vong do mọi nguyên nhân. Những kết quả khác nhau được quan sát thấy trong cả hai RCT có thể được giải thích bằng các khía cạnh sau:
(1)COAPT đăng ký một nhóm nhỏ bệnh nhân mắc HoHL nặng hơn và ít giãn LV hơn so với bệnh nhân MITRA-FR;
(2)GDMT được sử dụng trong hai thử nghiệm khác nhau đáng kể. Tỷ lệ sử dụng thuốc chuẩn trong suốt quá trình thử nghiệm MITRA-FR không được theo dõi và mặc dù đây là guideline, nhưng chúng có thể không được tối ưu hóa .
(3)thành công kỹ thuật khác nhau giữa hai thử nghiệm. HoHL tồn lưu lại ≥3+ sau MitraClipTM cao hơn trong thử nghiệm MITRA-FR so với thử nghiệm COAPT, cả ở giai đoạn cấp tính (9% so với 5%) và sau 12 tháng (17% so với 5%) . Tổng hợp lại, nó có thể được kết luận rằng liệu pháp MitraClipTM mang lại kết quả tốt nhất cho những bệnh nhân bị HoHL nặng và giãn thất trái ít hơn . Trong những điều kiện này, hệ thống MitraClip™ là thiết bị sửa van hai lá qua ống thông duy nhất cho thấy khả năng sống sót được cải thiện ở những bệnh nhân suy tim có HoHL chức năng.
Tóm lại, bằng chứng về tính an toàn và hiệu quả của MitraClip™ được rút ra từ nhiều thử nghiệm lâm sàng và nghiên cứu thực tế, với dữ liệu có sẵn trong vòng 5 năm sau thủ thuật. Một số nghiên cứu đang được tiến hành – có thể tìm thấy thông tin tổng quan về các nghiên cứu quan trọng nhất trong Hình 7.
PASCALTM SYSTEM
Hệ thống sửa chữa van qua ống thông PASCALTM bao gồm sheath dẫn hướng và ống thông cấy ghép bao gồm cả bộ cấy PASCALTM.
Bộ cấy PASCALTM được đưa vào qua ống dẫn 22 Fr có thể định hướng để kiểm soát vị trí và một ống thông mang bộ phận cấy ghép để kiểm soát quá trình di chuyển, định hướng và thả bộ phận cấy ghép. Khả năng di chuyển độc lập của ống thông cho phép điều khiển dễ dàng trong không gian 3 chiều.

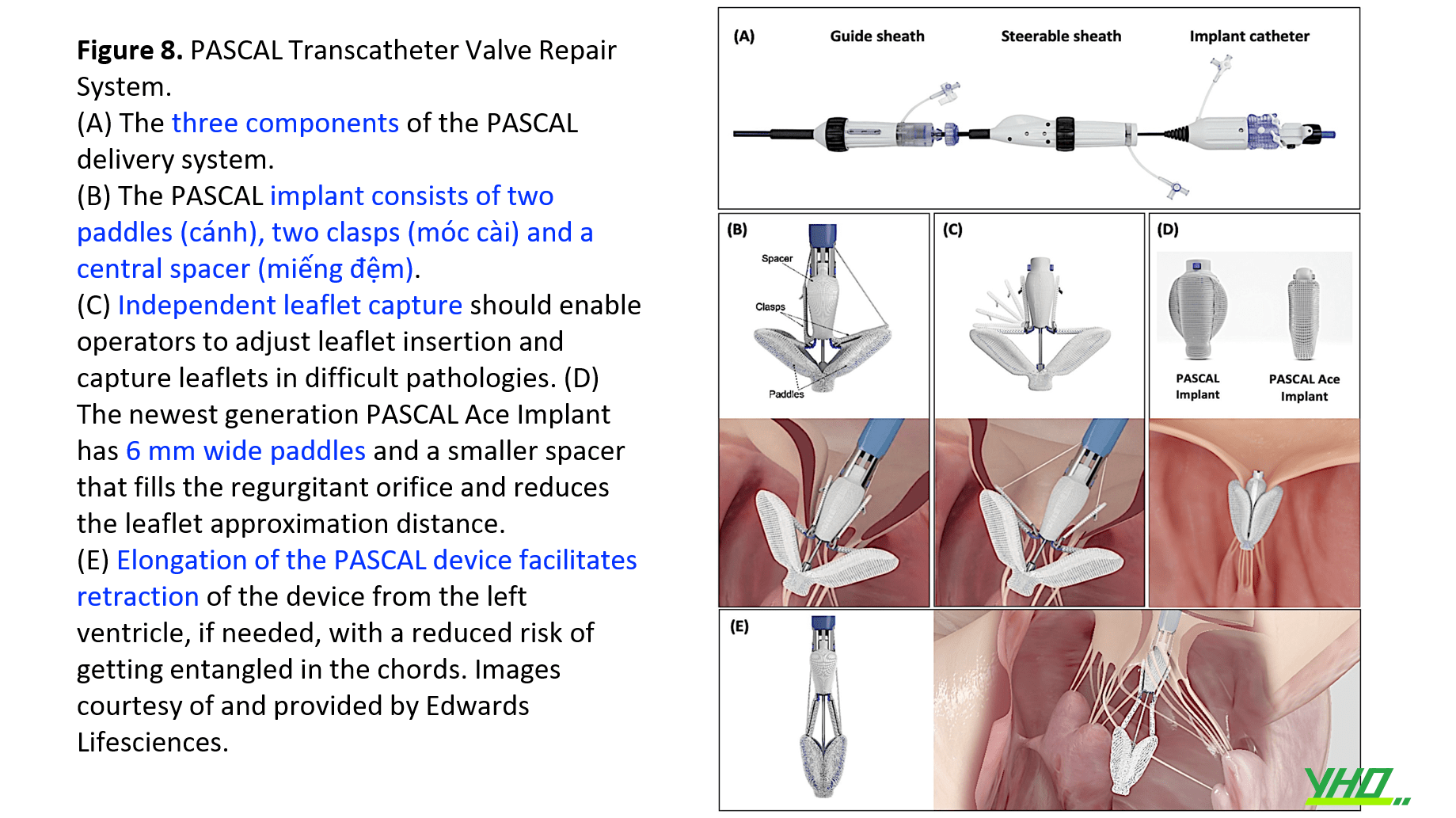
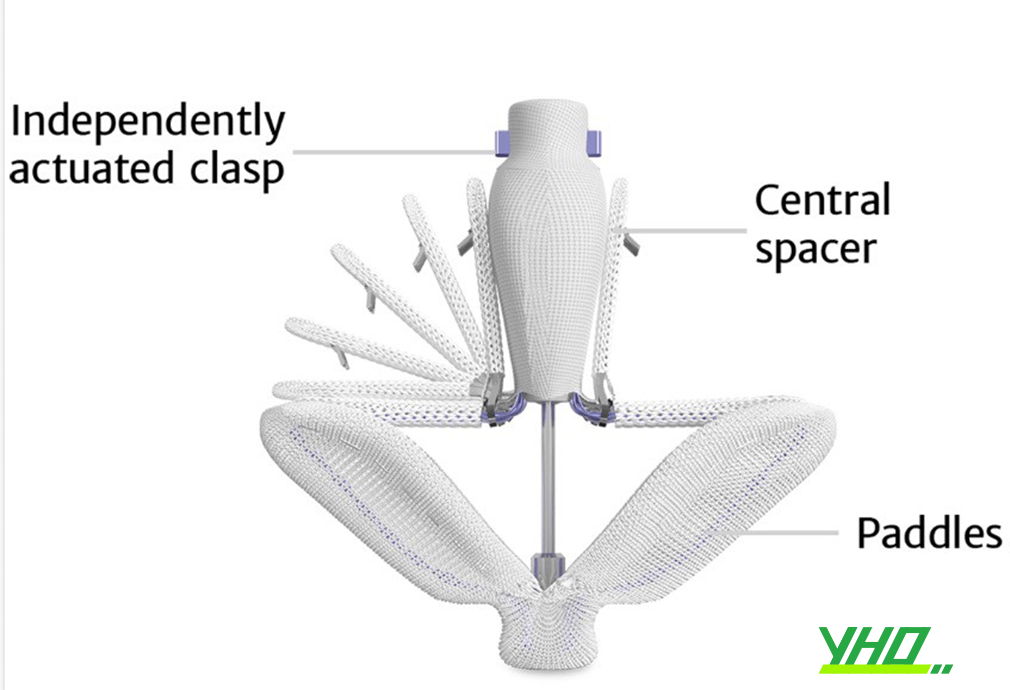
Hệ thống PASCALTM bao gồm Bộ cấy PASCALTM Ace bao gồm hai cánh, hai móc cài và một miếng đệm trung tâm. Hai móc cài cho phép chụp và điều chỉnh việc kẹp lá van; thiết kế của các phần giữ trên móc cài sẽ ngăn ngừa hỏng lá van tự nhiên, đồng thời giữ chặt chúng. Miếng đệm trung tâm sẽ làm giảm lực căng trên các lá van và lấp đầy khu vực dòng trào ngược để giảm thiểu HoHL.
Một tính năng của hệ thống PASCALTM là khả năng kéo dãn của nó, giúp quá trình rút hê thống an toàn ra khỏi bộ máy dưới van, qua đó giảm nguy cơ làm tổn thương các dây chằng hoặc hỏng bộ phận cấy ghép (Hình 8).
THỦ THUẬT KẸP CLIP VAN HAI LÁ VỚI PASCALTM
Thủ thuật được thực hiện dưới gây mê toàn thân với theo dõi huyết động liên tục. Dưới sự hướng dẫn của TEE và soi huỳnh quang, việc tiếp cận nhĩ trái được thực hiện thông qua xuyên vách
Vị trí chọc tối ưu cho quy trình PASCALTM là ở phía sau của hố bầu dục và cao hơn 4,5 cm so với chổ tiếp xúc của hai lá van.
Bộ cấy clip được đưa vào bên trong ống dẫn và đẩy cho đến khi bộ cấy PASCALTM ra khỏi ống dẫn.
Dưới hướng dẫn TEE, ống dẫn điều khiển được có thể được thao tác để điều chỉnh quỹ đạo và vị trí cho đến khi bộ cấy vuông góc với mặt phẳng của vòng van hai lá theo cả 2 hướng trước sau và trong ngoài.

Nút điều khiển trên ống cấy ghép được xoay để mở các cánh đến vị trí ‘sẵn sàng chụp lá van’.
Ống thông cấy ghép có thể được xoay để định hướng các cánh theo ý muốn. Các cánh phải được định hướng vuông góc với lá van theo chiều trước sau và trong ngoài.
Hệ thống được đẩy vào vào thất trái , và sau đó được rút lại để chụp các lá trước và sau van hai lá .
Các móc cài được hạ xuống đồng thời hoặc riêng lẻ để giữ lại các lá van trong clip .
Đánh giá HoHL tồn lưu và chênh áp qua van sẽ cho phép xác nhận vị trí kẹp lá van cũng như đánh giá hẹp hai lá . Trước khi kết thúc thủ thuật, bộ phận cấy ghép có thể được điều chỉnh nếu cần để đạt được kết quả tối ưu .
BẰNG CHỨNG LÂM SÀNG CỦA HỆ THỐNG PASCAL
Hệ thống PASCAL đã có phê duyệt CE để điều trị HoHL sau khi cho thấy tính an toàn và hiệu quả ở mức chấp nhận được trong nghiên cứu CLASP trên nhóm HoHL chức năng, thoái hóa và hỗn hợp.
Tỷ lệ thành công thủ thuật 91,8% và lâm sàng 86,9%. Tỷ lệ biến cố bất lợi nghiêm trọng sau 30 ngày là 6,5%, với tỷ lệ tử vong do mọi nguyên nhân là 1,6% và không có tai biến mạch máu não. Mức độ HoHL 3+ hoặc 4+ ban đầu giảm xuống mức HoHL < 2 ở 98% bệnh nhân và xuống HoHL < 1 ở 86% bệnh nhân sau 30 ngày.
Kết quả một năm của nghiên cứu CLASP đã chứng minh tỷ lệ sống sót 92% đối với toàn bộ dân số và 89% đối với HoHL chức năng và 96% HoHL thoái hóa.
Tỷ lệ không phải nhập viện do suy tim là 88% đối với toàn bộ dân số và 80% với 100% đối với các quần thể HoHL chức năng và HoHL thoái hóa tương ứng. Cải thiện chức năng được duy trì sau 1 năm, với 88% bệnh nhân ở NYHA loại I/II. Khả năng tập thể dục và chất lượng cuộc sống cũng được cải thiện đáng kể sau 1 năm
SỬA CHỮA DÂY CHẰNG VAN HAI LÁ
Các hệ thống sửa chữa dây chằng van hai lá qua ống thông đã được phát triển để điều trị HoHL do sa van hoặc đứt dây chằng lá sau, lá trước hoặc cả hai lá.
Hai hệ thống hiện đang được thử nghiệm trong NC bản lề là hệ thống NeoChordTM (NeoChord, Inc., MN, Hoa Kỳ) và Hệ thống HARPOONTM (Edwards Lifescatics, CA, USA ).
Cả hai hệ thống đều được thiết kế để sửa chữa van hai lá không xuyên vách liên nhĩ, tim đang đập và yêu cầu một vết rạch mở ngực bên trái phía mỏm thất trái. Hướng dẫn TEE là cần thiết để đánh giá khả năng thu lại được của lá van hai lá và giảm HoHL.

NEOCHORDTM
NeoChordTM Artificial Chordae Delivery System (NeoChord, Inc., MN, USA) là một hệ thống sửa chữa van hai lá không xuyên vách, tim đang đập.
NeoChordTM hiện được chỉ định cho HoHL do sa hoặc đứt dây chằng lá sau,lá trước hoặc cả hai lá van hai lá.
Hình thái van hai lá được phân loại thêm theo đánh giá TEE:
+ Loại A: sa/flail lá sau vị trí trung tâm (P2) đơn độc;
+ Loại B: sa/flail lá sau nhiều đoạn (P1-2-3)
+ Loại C: sa/flail lá trước (A) hoặc hai lá ( A-P);
+ Loại D: sa/flail vùng cạnh mép van (para-commissural prolapse) hoặc có vôi hóa đáng kể lá van và vòng van.
Bệnh nhân có hình thái loại A và B dường như là ứng viên tốt hơn cho NeoChordTM. Kỹ thuật nên được thực hiện ở giai đoạn đầu của bệnh lý van hai lá, trước khi xảy ra hiện tượng giãn vòng van.
QUY TRÌNH THỦ THUẬT NEOCHORD
Gây mê toàn thân với hướng dẫn hình ảnh TEE trong thủ thuật.
Sau phẫu thuật mở ngực tối thiểu bên trái , vị trí đặt ống thông vào thất trái phải được xác nhận bằng hình ảnh 2D-TEE bằng cách sử dụng khoảng ‘chọc ngón tay’ cách mỏm thất trái từ 2 đến 3 cm (Hình 9 A-B).
Định vị chính xác vị trí vào lý tưởng cho phép thủ thuật viên điều hướng thiết bị về phía van hai lá trong khi vẫn duy trì sự liên kết chính xác giữa các cơ nhú mà không can thiệp vào bộ máy dưới van hai lá . Khi đạt đến vị trí thích hợp của thiết bị, các hàm của thiết bị được mở (Hình 9 C) và mép của lá van được kẹp bằng cách rút thiết bị ra khỏi nhĩ trái.
Việc kẹp lá van thành công được xác nhận bằng cách quan sát việc đóng các hàm của thiết bị trên lá van hai lá và chuyển tất cả bốn chỉ báo đèn trên màn hình hiển thị sợi quang từ đỏ sang trắng. Sau đó, có thể tạo thành một vòng chỉ khâu và nút thắt chu vi ở mép lá van hai lá (Hình 9 D-E).
Thiết bị có thể được nạp lại chỉ khâu mới và quy trình có thể được lặp lại cho đến khi cấy đủ số dây chằng mới cần thiết; thường là có 3 hoặc 4 dây chằng mới được cấy ghép. Độ dài của mỗi dây chằng mới có thể được điều chỉnh để đạt được mức giảm HoHL tối đa trong các điều kiện đổ đầy thất trái bình thường theo đánh giá của TEE (Hình 9 F-G). Sau đó, mỗi dây chằng mới được cố định ở thượng tâm mạc thất trái (Hình 9 H).

BẰNG CHỨNG LÂM SÀNG NEOCHORDTM
Thử nghiệm Trans-Apical Chordae Tendineae (TACT) cho thấy sự an toàn và hiệu quả ngay lập tức của hệ thống NeoChordTM, mang đến sự chấp thuận của CE đối với thiết bị .
Thành công thủ thuật (được định nghĩa là đặt được ít nhất 2 dây chằng mới và HoHL ≤ nhẹ ở cuối thủ thuật) đã đạt được ở 96,7% bệnh nhân. Sau một năm theo dõi, tỷ lệ sống sót chung là 98%.
Kiefer và cộng sự đã báo cáo dữ liệu theo dõi 5 năm ở 3 trong số 6 bệnh nhân được điều trị bằng Hệ thống NeoChordTM (một bệnh nhân đã trải qua quá trình phẫu thuật mở do tổn thương lá van; hai bệnh nhân phải trải qua phẫu thuật lại cho HoHL tái phát ở 3 và 16 tháng sau điều trị NeoChord). Những bệnh nhân này không có các triệu chứng về tim và siêu âm tim cho thấy HoHL < trung bình sau 1, 2 và 5 năm theo dõi.
Thử nghiệm RECHORD đang diễn ra (ClinicalTrials.gov: NCT02803957) là một thử nghiệm tiến cứu,ngẫu nhiên, đa trung tâm của FDA nhằm xác định tính an toàn và hiệu quả của thiết bị như một phương pháp thay thế cho việc sửa van hai lá bằng phẫu thuật tiêu chuẩn.
HỆ THỐNG HARPOONTM
Hệ thống sửa chữa van hai lá HARPOON (MVRS; Edwards Lifescatics, CA, USA) nhằm mục đích giảm mức độ HoHL do thoái hóa nghiêm trọng do sa lá sau van hai lá bằng cách cung cấp và neo các dây chằng ePTFE vào lá van hai lá bị sa trong điều kiện tim đang đập.
HARPOONTM MVRS bao gồm hai phần: sheath 12 Fr và hệ thống dẫn hướng 9 Fr. Quy trình được thực hiện dưới gây mê toàn thân, duy trì bệnh nhân với heparin và thời gian ACT >350 giây.
Sau khi thực hiện rạch mở ngực bên trái (khoảng liên sườn thứ 4-5) phía trên mỏm thất trái , vùng mục tiêu để đặt dụng cụ đưa vào được xác định khoảng 2 – 4 cm từ đỉnh LV ngay bên LAD. “ Finger Test” giúp xác định vị trí thích hợp thông qua TEE bằng X-plane trong các chế độ xem trục ngắn và dài.
Hai mũi khâu có miếng đệm dạng túi đồng tâm được đặt quanh vị trí mở lổ vào thất trái bằng chỉ khâu Prolene 3-0, sau đó được neo bằng garô (Hình 10 A).

QUY TRÌNH THỦ THUẬT HARPOONTM
Hệ thống nạp được đưa vào ống luồn (introducer) ở một góc xấp xỉ 30 độ và được điều hướng đến vị trí mong muốn ở mặt dưới của lá van hai lá dưới hướng dẫn TEE (Hình 10 B).
Ngay sau khi TEE xác nhận rằng hệ thống nạp không di chuyển và bộ lọc cuối vẫn tiếp xúc với vị trí được nhắm mục tiêu trên lá van hai lá, pít-tông được nhả ra để đưa một nút xoắn kép xuyên qua mép tự do của lá van (Hình 10 C-D).
Sau khi pít-tông trở lại vị trí ban đầu, bộ phận nhả chỉ khâu được mở ra để nhả hoàn toàn dây chằng ePTFE và hệ thống nạp sẽ từ từ được tháo ra khỏi ống luồn (Hình 10 E).
Các bước trên được lặp lại cho đến khi số lượng dây chằng ePTFE mong muốn được cấy vào lá van hai lá bắt đầu từ vị trí mục tiêu ở vùng bên đến vị trí trung tâm. Tiếp theo, tất cả các dây chằng ePTFE được đưa qua một thanh Teflon cứng và được căng đồng thời dưới chế độ xem 3D -TEE. Trong khi quan sát các chu kỳ tim trong 3D-TEE X-plane, các mũi khâu được điều chỉnh từng cái một để có được sự kết hợp của lá van theo mong muốn.
Sau khi quá trình căng hoàn tất và độ dài dây tối ưu được xác định, một kẹp đệm cao su được áp vào giữa dây buộc và garô để tăng nhẹ độ căng. Cuối cùng, garô được tháo ra trước khi buộc từng dây cung với ít nhất 15 nút thắt xen kẽ trên/dưới tay. Vị trí mở thất trái được đóng lại bằng cách buộc chỉ khâu.
BẰNG CHỨNG LÂM SÀNG HARPOONTM
Nghiên cứu khả thi sớm và thử nghiệm CE Mark TRACER đã đánh giá tính khả thi ban đầu và độ an toàn của việc điều trị bằng hệ thống HARPOONTM lần lượt ở 13 và 52 bệnh nhân;
Trong số 65 bệnh nhân tham gia vào hai nghiên cứu, 62 (95%) đã đạt được thành công về mặt kỹ thuật, 2 bệnh nhân cần chuyển sang phẫu thuật mở và 1 thủ thuật dừng lại. Tiêu chí chính được đáp ứng ở 59/65 (91%) bệnh nhân. Trong số 62 bệnh nhân được điều trị, thời gian thủ thuật trung bình là 126 phút. Cho đến khi xuất viện, không có trường hợp tử vong, đột quỵ hay suy thận .
Sau 1 năm theo dõi, 2 trong số 62 bệnh nhân tử vong (3%) và 8 (13%) những người khác phải mổ lại. 98% bệnh nhân thuộc nhóm NYHA I/II; hở van hai lá không có/vết (trivial) ở 52% (n=27), nhẹ ở 23% (n=12), trung bình ở 23% (n=12) và nặng ở 2% (n=1).
Kết quả tái tạo thất trái thuận lợi sau 1 năm bao gồm giảm thể tích tâm thất trái cuối tâm trương (153 ± 41 đến 119 ± 28 ml) và đường kính (53 ± 5 đến 47 ± 6 mm) và chênh lệch peak-peak trung bình là 1,4 ± 0,7 mmHg .